Диагностика
Посттромботично заболяване на долните крайници се открива въз основа на външен преглед от лекар, като се използват инструментални методи на изследване и данни от анамнеза. В последния случай пациентът се интервюира и се изследва историята на предишното заболяване - ако пациентът е бил лекуван за тромбоза, вероятността от PTFS е много висока.
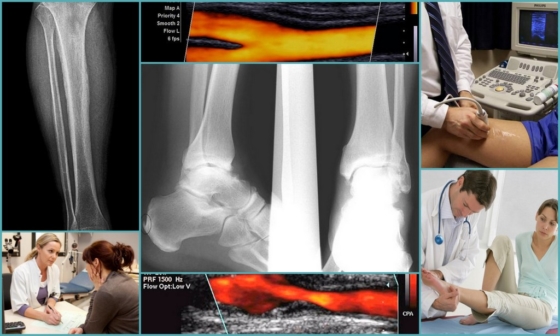
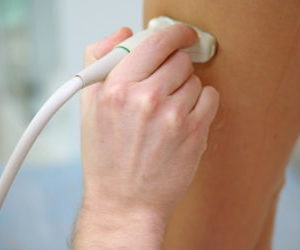
С помощта на дуплексно сканиране се разкрива състоянието на венозната стена, скоростта на притока на кръв, евакуацията на кръвта и нейното изтичане от крайниците. Също така, ултразвукът, преминаващ през твърди и меки тъкани, дава информация за наличието или отсъствието на кръвни съсиреци.
Като допълнение към диагнозата на PTFS, на пациента може да бъде предписана рентгенова снимка с използване на контрастно вещество. След потвърждаване на заболяването се предписва подходящо лечение.
Етиология и патогенеза
Посттромботичната болест се развива след тромбоза, тъй като вените вече не могат да се възстановят напълно и има необратими последици, които провокират развитието на патология. В резултат на това съдът се деформира, венозните клапи са увредени - тяхната функция е намалена или напълно загубена.
Основните причини за развитието на PTFS не могат да бъдат описани точка по точка, тъй като едно постоянно нарушение води до образуването на посттромбофлебитичен синдром - тромбоза на венозен съд. Това заболяване води до запушване на лумена на вената и нарушение на притока на кръв. На фона на лечението след няколко дни тромбът започва постепенно да се разтваря и увредения съд отново се напълва с кръв.
Но на този етап има една особеност - след възстановяването вената вече не е в състояние да изпълнява напълно функциите си - деформирана е, стените й не са толкова гладки, а клапният апарат не функционира добре. Всичко това води до задръствания и развитие на недостатъчно налягане във венозната система на крайниците. Кръвта не се изхвърля през перфориращите вени от дълбоки съдове към повърхностни - следователно посттромбофлебитичният синдром обхваща всички съдове на долния крайник.
С течение на времето се наблюдава разширяване на подкожните и вътрешните вени, спадане на налягането при компресия, забавяне на притока на кръв и поява на нови съсиреци. В резултат на това заболяването придобива хроничен ход, има постоянни признаци и симптоми, които смущават пациента.
Тромбоза и тромболиза
Този процес може да бъде разделен на няколко етапа:
- върху увредената съдова стена се образува тромб, за да се предотврати загубата на кръв, частично или напълно блокиране на лумена на съда (размерът на съсирека зависи от естеството на увреждането);
- частично или напълно блокираният кръвен поток намалява натоварването на съда и прави възможно пълното възстановяване на увредените тъкани;
- след заздравяване на увредената област се задейства механизмът на тромболиза, който е необходим за възстановяване на съдовата проходимост;
- под действието на ензими за разреждане на кръвта, кръвният съсирек се разтваря и нормалният кръвоток се възстановява.
Тези механизми са характерни за здрав човек, когато получи нараняване, но понякога това е възможно и в началните етапи на тромбоза. Естествената тромболиза при тромбоза може да възникне с промяна в диетата (включване в менюто на продукти, които насърчават разреждането на кръвта), но само ако образуванието има хлабава кръвна структура.
Но при повечето пациенти образуванията, които стесняват съдовия лумен, се състоят не само от тромбоцити, към тях се прикрепят допълнително атеросклеротични отлагания и върху тях се отлагат фибринозни нишки. Тялото вече не може самостоятелно да унищожи такава плътна структура и за това се използват лекарства.
Хирургична реканализация
Извършват се следните видове хирургична реканализация:
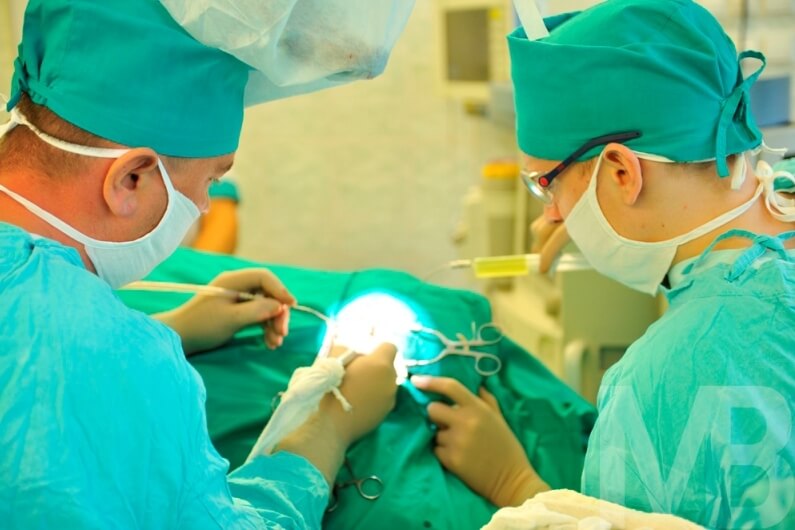
- Отстраняването на тромб се извършва минимално инвазивно, използват се методи за ендоваскуларна терапия. При локална анестезия се прави разрез, катетър се вкарва в увредения съд и под наблюдението на опериращия лекар се довежда до мястото на тромба. След това съсирекът се улавя и отстранява от вената.
- Байпас се използва, когато съсирекът не може да бъде отстранен. Образува се байпасен път на кръвния поток. Материалът е собствените им съдове - вени, взети за пластична хирургия, или синтетични аналози.
- Лигирането включва налагането на лигатура над и под мястото на съсирека, кръвният поток се преразпределя през малки артерии и вени.
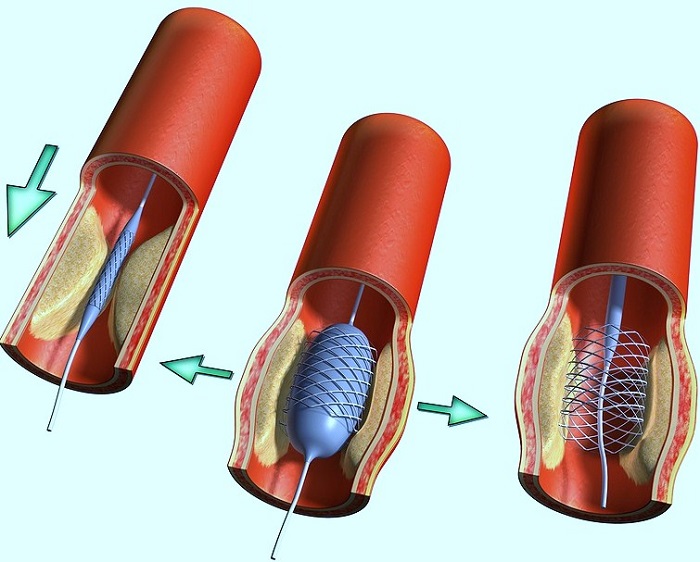
- Стентирането е поставяне на балон, който разширява съда. Кръвообращението се подобрява и агрегацията на тромбоцитите върху засегнатата стена намалява, но такава операция е препоръчителна само при постепенно образуване на тромби.
Не винаги операцията се извършва за възстановяване на притока на кръв. Извършва се реканализация на пъпната вена, за да се осигури достъп до черния дроб и жлъчния мехур в случай на тяхната патология. През катетъра се въвеждат инфузионни разтвори, в случай на гнойно увреждане на органите се доставят антибактериални средства към огнището.
Реканализацията на тромб често е дълъг процес, който изисква вниманието не само на лекарите, но и на пациентите. За постигане на най-добър резултат, както и за предотвратяване на по-нататъшна тромбоза, пациентът трябва да преразгледа начина на живот, диетата и да се консултира навреме с лекар при първите симптоми на заболяването. Постиженията на съвременната медицина могат значително да увеличат вероятността за пълно възстановяване.
Витамини и хранене за укрепване на стените на кръвоносните съдове
Борили ли сте се с ХИПЕРТОНИЯ дълги години без успех?
Ръководител на института: „Ще бъдете изумени колко лесно е да се лекува хипертония, като се приема всеки ден...
Освен това е полезно да се ядат зърнени храни от различни зърнени храни - овесени ядки, елда, царевица и ориз. Би било по-добре да замените макароните със зърнени храни.
Как да укрепим стените на кръвоносните съдове? За това също е полезно да се ядат бобови растения като грах, боб, леща, соя. Соята е просто незаменим продукт за здрави стени, тъй като съдържа всички минерали и съединения, необходими на тялото, които помагат за премахването на холестерола от тялото.
Има и витамини за укрепване на стените на кръвоносните съдове. Много важен е витамин Р, който се усвоява изключително ефективно от организма в комбинация с витамин С. Витамин 3 намалява крехкостта и възстановява еластичността на стените. Именно поради тази причина храните, които са богати на това съединение от витамини, трябва да присъстват в ежедневната диета.
Особено безценни растителни продукти за укрепване на стените на кръвоносните съдове са лукът, чесънът и патладжаните. Те освобождават съдовете от излишните мастни натрупвания и освобождават стените от крехкост. Все още ефективни са активните вещества, които са в състава на краставиците.
Що се отнася до плодовете, грейпфрутът е лидер сред цитрусовите плодове, сред горските плодове си струва да се отбележи червен и черен касис, както и арония. Ако е невъзможно да ядете пресни плодове и зеленчуци, по-добре е да включите в диетата си зелен чай, отвари от арония и шипки.
За укрепване се препоръчва втвърдяване с контрастен душ. Температурната разлика и налягането на водата върху стените на съда тренират добре сърдечно-съдовата система и развиват нормален отговор на климатични, сезонни и метеорологични промени. Освен това водните процедури имат положителен ефект върху нервната система. Има и лекарства, които укрепват стените на кръвоносните съдове.
Вижте продължението на тази статия тук: укрепване на кръвоносните съдове част 2
Реканализация на фалопиевите тръби и пъпната вена
Реканализацията на фалопиевите тръби е възстановяване на тяхната проходимост чрез премахване на съединителнотъканни сраствания в лумена им.
Това е механична пречка, която често причинява женско безплодие.
Процесът протича безсимптомно, развива се след инфекциозни процеси, аборти, продължително използване на спирали.
Такава манипулация може да се извърши амбулаторно. Поставя се катетър и под контрола на камери се дисектират сраствания.
Чрез възстановената пъпна вена е възможно продължително прилагане на инфузионни разтвори по време на операции на черния дроб и жлъчните пътища.
При гнойни заболявания, абсцеси се прилагат антибиотични разтвори.
Техниката е противопоказана при локални възпалителни процеси, тумори на бъбреците, които притискат порталната вена.
Дефиниране на варианти за реканализация на вените за решаване на проблема
При първия контакт със специалист и предложение за провеждане на реканализация пациентите се страхуват от липса на разбиране какво ще правят. Трябва да знаете, че реканализацията на вените след тромбоза е възстановяване на съдовата проходимост, което може да се постигне по различни начини. Има 3 основни метода за възстановяване на венозната проходимост:
- Независими или естествени.
- Консервативно или медикаментозно.
- Оперативен или хирургичен.
При нормални условия образуването на кръвен съсирек е защитна реакция на тялото, която е насочена към предотвратяване на развитието на кървене.
При определени условия: съсирване на кръвта, повишена активност на коагулационната система, наследствена предразположеност, нарушен венозен отток, този процес става патологичен.
Полученият тромб може частично или напълно да блокира лумена на съда, когато се откъсне, се развива емболия, от която можете да умрете. Ако тромбът е обрасъл със съединителна тъкан, той няма да се разреши сам.
При балансирана работа на системата за коагулация на кръвта, веднага след образуването на кръвен съсирек, се стартира фибринолитичната система. Дейността му е насочена към дезорганизация и резорбция на кръвен съсирек, дължащ се на специални вещества. Такъв вариант на унищожаване на тромб е възможен в началните етапи, докато има насипна структура.
Медицинската реканализация се извършва при липса на заплаха от кръвен съсирек или частично запушване на съда, което не може да доведе до загуба на функцията на жизненоважен орган. Има няколко групи лекарства, използвани самостоятелно или в комбинации.
Списъкът на групите, основните представители и ефектът от тях са представени в таблицата.
| Група наркотици | име | Предприети действия |
| Антикоагуланти с пряко и непряко действие | нефракциониран хепарин, нискомолекулен хепарин, варфарин | Те имат малък ефект върху резорбцията на съществуващ тромб, но предотвратяват неговия растеж и увеличаване на диаметъра и дължината. |
| Антитромбоцитни средства | Аспирин, Курантил | Те инхибират процеса на агрегация на тромбоцитите, тоест слепването им |
| фибринолитични средства | Стрептокиназа, алтеплаза | Бързо разтваряне на тромба |
| Ангиопротектори | Детралекс, Венарус | Те не участват в резорбцията на кръвен съсирек, но инхибират образуването на тромби |
В ситуации, при които няма сериозна опасност за живота, по-често се използват директно действащи антикоагуланти, хепарини.
Продължителността на терапията с тях достига една година или повече. Допълнително се предписват спазмолитици, антиоксиданти, лекарства, които подобряват реологията на кръвта.
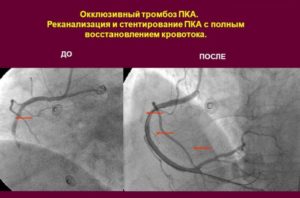
Какво представлява оперативната реканализация на вените? Хирургическите методи се използват в случаите, когато е необходимо бързо отстраняване на проблема, с пълна оклузия на съда, висок риск от отделяне на тромби и емболия. Използват се няколко метода:
- тромбектомия - отстраняване на кръвен съсирек от лумена на съда.През 1946 г. е извършена първата успешна операция от този тип, а днес се извършват във всички големи хирургически центрове в света;
- маневреност - създаване на обходни маршрути;
- стентиране - инсталирането на специален стент (устройство, което разширява лумена на съда), което възстановява нормалното движение на кръвта.
Изборът на метода на хирургично лечение се извършва от съдов хирург въз основа на резултатите от допълнителни изследователски методи. Взема се предвид местоположението на тромба, неговото разпространение, състоянието на други съдове.
Реканализация на вените. Какво е класификация.
Реканализацията е процес на възстановяване на проходимостта на съд, чийто лумен е затворен от тромб. Реканализацията на вените става по един от трите начина:
- естествени;
- медицински;
- хирургически.
Естествената реканализация е физиологичен процес. Проявява се под влияние на асептична фибринолиза. В почти половината от случаите съсирекът се елиминира самостоятелно. В допълнение към разрушаването на тромб е възможна неговата реваскуларизация: той прераства в микросъдове, колагенови структури. Има възстановяване на проходимостта на съда и ускоряване на разрушаването на съсирека. Самоотстраняването на запушването е възможно на етапа на "хлабав" тромб. Когато е обрасъл със съединителна тъкан, фибринолизата е затруднена.
Понякога обаче тялото не може да се справи с разтварянето на кръвен съсирек: съсирването на кръвта, повишената активност на съсирването, генетичната предразположеност, нарушената венозна циркулация затрудняват този процес. Полученият съсирек блокира лумена на съда, може да причини емболия - животозастрашаващо състояние. В тези случаи е показана медицинска реканализация.
Дълбока венозна тромбоза на долните крайници
Дълбоката венозна система на долните крайници играе основна роля в изтичането на венозна кръв от долните крайници, като нормално осигурява изтичане на 80-90% от кръвта.
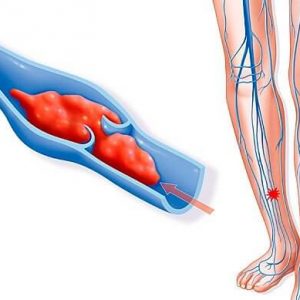
Когато се появи дълбока венозна тромбоза в долните крайници, изтичането на по-голямата част от кръвта от долните крайници става трудно. Дълбоката венозна тромбоза е състояние, което възниква в резултат на образуването на кръвен съсирек в лумена на вените на долните крайници.
Това състояние е животозастрашаващо, поради възможността за отлепване на тромб и неговото мигриране с притока на кръв към белодробната артерия, което в този случай води до възникване на белодробна емболия.
Дълбоката венозна тромбоза е една от основните причини за белодробна емболия. От своя страна приблизително една трета от всички внезапни смъртни случаи са причинени от белодробна емболия.
Причини за дълбока венозна тромбоза
Различни причини водят до възникване на дълбока венозна тромбоза, включително травма на крайниците, скорошни хирургични интервенции, онкологични заболявания, химиотерапия, продължително обездвижване и липса на физическа активност, хематологични заболявания, повърхностен варикотромбофлебит, хормонални контрацептиви, бременност и следродилния период, затлъстяване, старост и др.
Симптоми на тромбоза
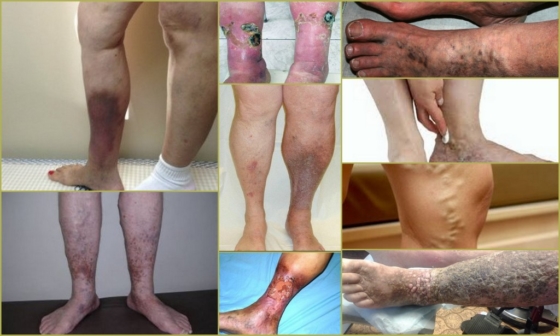
Клиничната картина е право пропорционална на степента на разпространение на тромботичния процес. В началния стадий на образуване на тромби се появяват болка в долния крайник, подуване и треска.
В случаи на тотална тромбоза на дълбоката система с преход към илиачните вени може да се развие синя флегмазия, която характеризира нарушение на общото състояние, висока температура, промяна в цвета на кожата до лилав оттенък, увеличаване на обиколката на крайника няколко пъти и изразен болков синдром.
Има няколко етапа на тромботичния процес: етап на образуване на тромби, етап на организация и етап на реканализация. Тромбозата е най-опасна в началния стадий, когато тромботичните маси все още не са фиксирани към стената на вената. През този период е най-висока вероятността от тромбоемболия.
Впоследствие тромбът се организира и фиксира към стената на вената. В някои случаи се появява плаващ тромб - свободно "висящ", нефиксиран връх на тромб, който представлява заплаха от отделяне.
След изтичане на времето настъпва реканализация на тромба - резорбция на тромба с възстановяване на лумена на вената в една или друга степен. Но, за съжаление, клапите, които регулират еднопосочния кръвен поток, безвъзвратно умират, което води до развитие на посттромбофлебитичен синдром.
Методи за лечение на дълбока венозна тромбоза
Методите на лечение зависят от стадия на заболяването, състоянието на тромботичните маси и разпространението на тромботичния процес. Лечението е предимно консервативно, в някои случаи е показано хирургично лечение.
Колкото по-рано започне лечението, толкова по-благоприятна е прогнозата - рискът от тромбоемболия намалява многократно, по-нататъшното разпространение на тромба спира, в по-голяма степен настъпва реканализация (възстановяване) на лумена на съда и следователно проявите на посттромбофлебит синдромът е сведен до минимум до края на живота.
https://www.youtube.com/watch?v=9R8tIqtxOPM
Ако има оплаквания клинично и с помощта на инструментални методи за изследване, е възможно да се постави правилна диагноза и да се предпише курс на необходимо лечение, а в някои случаи да се спаси животът на пациента.
В ACMD-Medox ще бъдете консултирани от съдов хирург, при необходимост ще Ви бъде извършена ултразвукова диагностика на кръвоносните съдове (дуплексно сканиране на кръвоносни съдове) и други инструментални изследвания.
Помня! Ранното насочване към съдов хирург допринася за по-ефективно лечение и по-добра дългосрочна прогноза.
Методи за диагностициране на съдови увреждания
Те прибягват до използването на лабораторни и инструментални диагностични методи. За лабораторен анализ се използва венозна кръв, се изследва коагулограма или хемостазиограма. Той отразява дейността на коагулационната и антикоагулационната системи. Определете нивото на фибриноген, тромбин, протромбин, протромбинов индекс и активирано частично тромбопластиново време (APTT). Всеки един от тези показатели е важен и диагностично ценен.
В рутинната практика се използват неинвазивни, тоест, които не изискват нарушаване на целостта, методи за инструментална диагностика. Това са ехография на съдове с доплерография, ангиография на съдове с контрастно вещество, ако е необходимо, ЯМР с контраст.
Медицинска реканализация
Ако няма животозастрашаващо състояние (риск от откъсване на кръвен съсирек или вече настъпило запушване на жизненоважни съдове), тогава първо се прилага консервативно лечение. В зависимост от мястото на образуване на тромби се избира лекарство.
Не може да бъде:
Фибринолитици. Лекарствата от тази група (Alteplase, Streptokinase) се прилагат интравенозно и допринасят за бързото унищожаване на тромбозата, но употребата им причинява много нежелани реакции. Необходимостта от бърза тромболиза се появява, когато жизненоважни артерии са блокирани (сърдечен удар или PE - белодробна емболия).
- Ангиопротектори. Те почти не участват в процеса на лизис, но предотвратяват по-нататъшна тромбоза. Те включват средства като Detralex и Aescusan.
- Антитромбоцитни средства. Средства, които намаляват способността на тромбоцитите да се агрегират (залепват заедно). Най-известното лекарство е аспиринът, който се използва в кардиологията за предотвратяване на тромботични усложнения. И също така тази група включва Curantil, Thrombo-Ass, Tirofiban и др. (списъкът с лекарства е много голям).
- Антикоагуланти. Лекарства, които насърчават активното разреждане на кръвта. Най-известните представители на тази група са Варфарин и Хепарин.
Но ако няма животозастрашаващо състояние, процесът на реканализация е бавен и отнема около шест месеца (понякога повече).Освен това на пациентите се предписват вазодилататори и лекарства, които подобряват притока на кръв.
В повечето случаи, ако болестта е била открита навреме, стените на артерията са напълно изчистени и възстановяват тонуса си, а във вените наличието на заболяването след успешно лечение може да бъде показано чрез леко разширено и леко деформирана зона.
Прогноза и усложнения
Прогнозата за посттромбофлебитни лезии на вените е относително благоприятна в случаите, когато пациентът се придържа към основните препоръки на лекаря - не нарушава лечебната програма и спазва основните правила за предотвратяване на рецидив на заболяването. С този подход можете да постигнете поддържащо оптимално състояние за дълго време.
Ако се нарушават правилата на уелнес програмата, пациентът изпитва усложнения под формата на нарушения на кръвообращението в крайниците, което може да доведе до гангрена, изискваща ампутация. Второто сериозно усложнение са сърдечни удари на мозъка или вътрешните органи, когато кръвен съсирек навлезе в общия кръвен поток.
Лечение и симптоми на тромбофлебит на дълбоките вени на долните крайници
Образуването на кръвни съсиреци в лумена на вените е доста често срещано явление и се нарича остра дълбока венозна тромбоза на долните крайници. При това заболяване 27-35% от пациентите развиват артериална тромбоемболия в белите дробове.
Тромбофлебитът на вените на долните крайници се среща сравнително рядко при здрави хора, а броят на заболяванията се увеличава всяка година.
Ето защо разработването и прилагането на консервативно лечение на заболяването е важна задача в съдовата хирургия.
Тромбофлебит на дълбоките вени
Тромбите на вените се появяват по различни причини и се развиват с нормален епителен слой върху стената на съда. Образуването им започва във вените на подбедрицата - от клапите им, където се натрупват фактори на кръвосъсирването поради вихровия кръвен поток през клапните клапи и в областта на венозното деление.
Тромбоцитите провокират ранна тромбоза, като се утаяват върху клапите на вените и в точки с нарушена цялост на епителния слой.
Те се прикрепят към ендотела или към открития колагенов слой по стените на вените. Следващото събитие е агрегация на тромбоцитите, освобождаване на тромбопластин от тъканите и поява на червен тромб.
Последният е прибиращ се, способен на асептичен лизис и се състои от фибрин, еритроцити и тромбоцити.
В бъдеще поведението на тромба се влияе от процесите на фибринолиза и коагулация.
Действието на фибринолизин води до лизис в рамките на три до четири дни, по-голямата част от тромба е унищожен, фрагментиран, изместен и може да се премести в белодробните артерии.
В бъдеще образуването може да се разреши, без да удря венозната стена или да бъде заменено от съединителна тъкан, ако тромбът е със значителен размер и площта на адхезия към стената е доста дълга.
При обширни разширени вени тромбът се установява в горните вени или се разпространява към перфориращите вени и дълбоките вени на засегнатата повърхност на долния крайник. Дълбоката венозна тромбоза включва разпространението на тромб към бедрените и подколенните вени, докато изтичането на кръв от тях може да спре тромбозата по възходящата линия.
Клиника на заболяването
Симптомите на тромбофлебит на дълбоките вени на долните крайници зависят от местоположението на тромба и степента на неговото разпространение и промените във венозната проходимост (обструкция или стеноза на лумена), появата на колатерали. Клиничните прояви са многостранни - от асимптоматично протичане на заболяването до силна болка и обширен оток, понякога завършва с гангрена на крайниците.
Асимптоматичният поток е типичен за случая, когато венозният отток протича без препятствия, докато ситуацията е трудно разпознаваема и показателите са характерни само за един крайник.Понякога първият забележим признак е само артериална тромбоемболия в белите дробове. Проявите на заболяването се появяват преходно - в рамките на два до три часа до два дни от появата на кръвен съсирек:
- подуване на глезена, стъпалото, дисталния крак;
- болезненост се усеща при лек натиск върху мускулите на подбедрицата;
- има болки в прасеца, когато стъпалото е огънато в задна позиция и се успокоява в покой;
- на мястото на лезията долната част на крака се нагрява поради възпаление и повишен кръвен поток;
- наблюдават се разширени повърхностни вени;
- има разлика в размера около обиколката между засегнатия и нормалния крайник.