Diagnose
Postthrombotische Erkrankungen der unteren Extremitäten werden auf der Grundlage einer äußeren Untersuchung durch einen Arzt mit instrumentellen Untersuchungsmethoden und Anamnesedaten erkannt. Im letzteren Fall wird der Patient befragt und die Vorgeschichte der Vorerkrankung untersucht – wenn der Patient wegen Thrombose behandelt wurde, ist die Wahrscheinlichkeit eines PTFS sehr hoch.
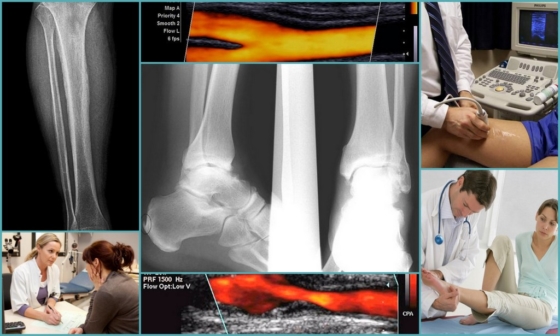
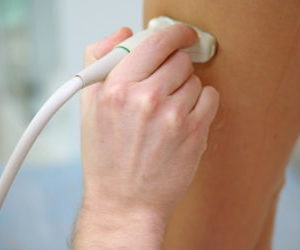
Mit Hilfe des Duplex-Scannens werden der Zustand der Venenwand, die Geschwindigkeit des Blutflusses, der Blutabfluss und sein Abfluss aus den Extremitäten ermittelt. Auch Ultraschall, der durch hartes und weiches Gewebe geht, liefert Informationen über das Vorhandensein oder Fehlen von Blutgerinnseln.
Als Ergänzung zur Diagnose von PTFS kann dem Patienten eine Röntgenaufnahme unter Verwendung eines Kontrastmittels verordnet werden. Nach Bestätigung der Krankheit wird eine angemessene Behandlung verordnet.
Ätiologie und Pathogenese
Nach einer Thrombose entwickelt sich eine postthrombotische Erkrankung, da sich die Venen nicht mehr vollständig erholen können und es irreversible Folgen gibt, die die Entwicklung einer Pathologie hervorrufen. Infolgedessen wird das Gefäß deformiert, die Venenklappen werden beschädigt - ihre Funktion wird reduziert oder geht vollständig verloren.
Die Hauptgründe für die Entwicklung von PTFS können nicht Punkt für Punkt beschrieben werden, da eine anhaltende Verletzung zur Bildung eines postthrombophlebitischen Syndroms führt - einer Thrombose eines venösen Gefäßes. Diese Krankheit führt zu einer Verstopfung des Venenlumens und einer Beeinträchtigung des Blutflusses. Vor dem Hintergrund der Behandlung beginnt sich der Thrombus nach einigen Tagen allmählich aufzulösen und das beschädigte Gefäß wird wieder mit Blut gefüllt.
Aber in diesem Stadium gibt es ein Merkmal - nach der Wiederherstellung kann die Vene ihre Funktionen nicht mehr vollständig erfüllen - sie ist deformiert, ihre Wände sind nicht so glatt und der Klappenapparat funktioniert nicht gut. All dies führt zu Stauungen und zu einem Druckmangel im Venensystem der Extremitäten. Blut wird nicht durch die Perforansvenen von tiefen Gefäßen zu oberflächlichen abgeführt - daher erfasst das postthrombophlebitische Syndrom alle Gefäße der unteren Extremität.
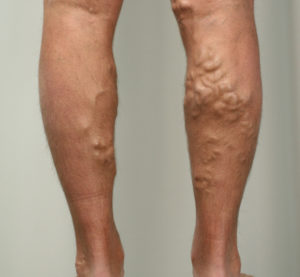
Im Laufe der Zeit kommt es zu einer Ausdehnung der subkutanen und inneren Venen, einem Kompressionsdruckabfall, einer Verlangsamung des Blutflusses und dem Auftreten neuer Gerinnsel. Infolgedessen nimmt die Krankheit einen chronischen Verlauf an, es gibt ständige Anzeichen und Symptome, die den Patienten stören.
Thrombose und Thrombolyse
Dieser Prozess kann in mehrere Phasen unterteilt werden:
- An der beschädigten Gefäßwand bildet sich ein Thrombus, um einen Blutverlust zu verhindern, der das Lumen des Gefäßes teilweise oder vollständig blockiert (die Größe des Gerinnsels hängt von der Art des Schadens ab).
- teilweise oder vollständig blockierter Blutfluss reduziert die Belastung des Gefäßes und ermöglicht die vollständige Wiederherstellung beschädigter Gewebe;
- nach Heilung des beschädigten Bereichs wird der Thrombolysemechanismus ausgelöst, der zur Wiederherstellung der Gefäßdurchgängigkeit erforderlich ist;
- Unter der Wirkung von blutverdünnenden Enzymen löst sich das Blutgerinnsel auf und der normale Blutfluss wird wiederhergestellt.
Diese Mechanismen sind typisch für einen gesunden Menschen, wenn er eine Verletzung erleidet, manchmal ist dies aber auch im Anfangsstadium einer Thrombose möglich. Eine natürliche Thrombolyse bei Thrombosen kann bei einer Ernährungsumstellung (Aufnahme von Produkten, die die Blutverdünnung fördern) in den Speiseplan eintreten, jedoch nur, wenn die Bildung eine lockere Blutstruktur aufweist.
Aber bei den meisten Patienten bestehen Formationen, die das Gefäßlumen verengen, nicht nur aus Blutplättchen, an ihnen haften zusätzlich atherosklerotische Ablagerungen und darauf lagern sich fibrinöse Fäden ab. Der Körper kann ein so dichtes Gefüge nicht mehr alleine zerstören, dafür werden Medikamente eingesetzt.
Chirurgische Rekanalisation
Folgende Arten der chirurgischen Rekanalisation werden durchgeführt:
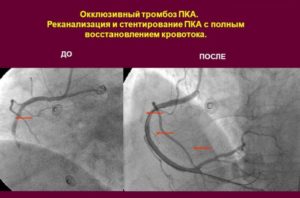
- Die Entfernung eines Thrombus erfolgt minimal-invasiv, es kommen Methoden der endovaskulären Therapie zum Einsatz. Unter örtlicher Betäubung wird ein Schnitt gemacht, ein Katheter in das verletzte Gefäß eingeführt und unter Aufsicht des Operateurs an die Stelle des Thrombus gebracht. Als nächstes wird das Gerinnsel eingefangen und aus der Vene entfernt.
- Bypass wird verwendet, wenn das Gerinnsel nicht entfernt werden kann. Ein Bypass-Pfad des Blutflusses wird gebildet. Das Material sind ihre eigenen Gefäße - Venen für plastische Chirurgie oder synthetische Analoga.
- Bei der Ligation wird eine Ligatur über und unter der Stelle des Gerinnsels angelegt, der Blutfluss wird durch kleine Arterien und Venen umverteilt.
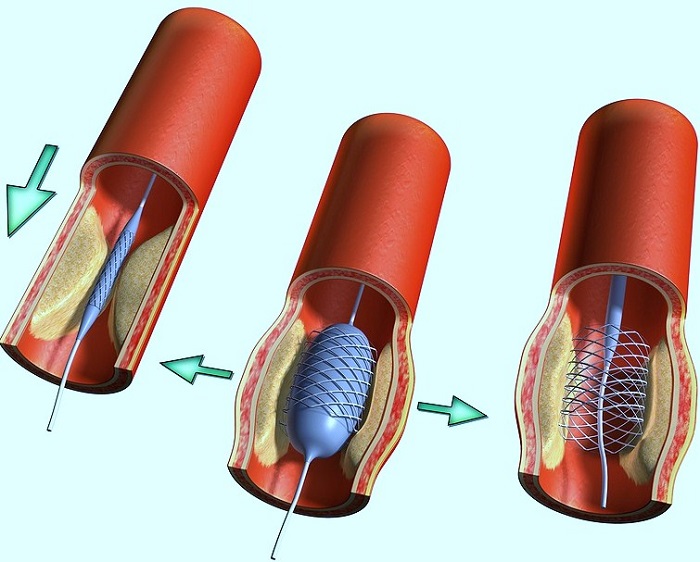
- Stenting ist das Einsetzen eines Ballons, der das Gefäß erweitert. Die Durchblutung verbessert sich und die Thrombozytenaggregation an der betroffenen Wand nimmt ab, eine solche Operation ist jedoch nur bei allmählicher Thrombusbildung ratsam.
Nicht immer wird die Operation durchgeführt, um den Blutfluss wiederherzustellen. Die Rekanalisation der Nabelvene wird durchgeführt, um im Falle ihrer Pathologie Zugang zu Leber und Gallenblase zu erhalten. Durch den Katheter werden Infusionslösungen eingeführt, bei eitrigen Organschäden werden antibakterielle Wirkstoffe in den Fokus abgegeben.
Die Thrombusrekanalisation ist oft ein langwieriger Prozess, der nicht nur die Aufmerksamkeit von Ärzten, sondern auch von Patienten erfordert. Um das beste Ergebnis zu erzielen und weiteren Thrombosen vorzubeugen, sollte der Patient den Lebensstil und die Ernährung überdenken und bei den ersten Krankheitssymptomen rechtzeitig einen Arzt aufsuchen. Fortschritte in der modernen Medizin können die Wahrscheinlichkeit einer vollständigen Genesung erheblich erhöhen.
Vitamine und Ernährung zur Stärkung der Wände der Blutgefäße
Haben Sie jahrelang erfolglos mit HYPERTONIE gekämpft?
Institutsleiter: „Sie werden staunen, wie einfach es ist, Bluthochdruck durch tägliche Einnahme zu heilen…
Darüber hinaus ist es sinnvoll, Getreide aus verschiedenen Getreidesorten zu essen - Haferflocken, Buchweizen, Mais und Reis. Es wäre besser, Nudeln durch Müsli zu ersetzen.
Wie stärkt man die Wände der Blutgefäße? Dazu ist es auch sinnvoll, Hülsenfrüchte wie Erbsen, Bohnen, Linsen, Sojabohnen zu essen. Soja ist einfach ein unverzichtbares Produkt für gesunde Wände, da es alle vom Körper benötigten Mineralien und Verbindungen enthält, die helfen, Cholesterin aus dem Körper zu entfernen.
Es gibt auch Vitamine, um die Wände der Blutgefäße zu stärken. Von großer Bedeutung ist Vitamin P, das in Kombination mit Vitamin C äußerst effektiv vom Körper aufgenommen wird. Vitamin 3 reduziert die Brüchigkeit und stellt die Elastizität der Wände wieder her. Aus diesem Grund müssen Lebensmittel, die reich an dieser Vitaminverbindung sind, in der täglichen Ernährung vorhanden sein.
Besonders wertvolle Pflanzenprodukte zur Stärkung der Gefäßwände sind Zwiebeln, Knoblauch und Auberginen. Sie entlasten die Gefäße von überschüssigen Fettdepots und befreien die Wände von Brüchigkeit. Nach wie vor wirksam sind die Wirkstoffe, die in der Zusammensetzung von Gurken enthalten sind.
Bei den Früchten ist Grapefruit führend unter den Zitrusfrüchten, unter den Beeren sind rote und schwarze Johannisbeeren sowie Aronia zu erwähnen. Wenn es unmöglich ist, frisches Obst und Gemüse zu essen, ist es besser, grünen Tee, Abkochungen von Aronia und Hagebutten in Ihre Ernährung aufzunehmen.
Zur Festigung empfiehlt es sich mit einer Kontrastdusche auszuhärten. Der Temperaturunterschied und der Wasserdruck an den Schiffswänden trainieren das Herz-Kreislauf-System gut und entwickeln eine normale Reaktion auf klimatische, jahreszeitliche und wetterbedingte Veränderungen. Darüber hinaus wirken sich Wasserbehandlungen positiv auf das Nervensystem aus. Es gibt auch Medikamente, die die Wände der Blutgefäße stärken.
Siehe die Fortsetzung dieses Artikels hier: Stärkung der Blutgefäße Teil 2
Rekanalisation der Eileiter und der Nabelvene
Die Rekanalisation der Eileiter ist die Wiederherstellung ihrer Durchgängigkeit durch Entfernung von Bindegewebsanhaftungen in ihrem Lumen.
Dies ist ein mechanisches Hindernis, das häufig zu weiblicher Unfruchtbarkeit führt.
Der Prozess ist asymptomatisch, entwickelt sich nach infektiösen Prozessen, Abtreibungen, Langzeitanwendung von Spiralen.
Eine solche Manipulation kann ambulant durchgeführt werden. Ein Katheter wird eingeführt und unter Kamerakontrolle werden Verwachsungen präpariert.
Durch die wiederhergestellte Nabelvene ist es möglich, bei Operationen an Leber und Gallenwegen Infusionslösungen über längere Zeit zu verabreichen.
Bei eitrigen Erkrankungen werden Abszesse, Antibiotikalösungen verabreicht.
Die Technik ist kontraindiziert bei lokalen entzündlichen Prozessen, Nierentumoren, die die Pfortader komprimieren.
Definition von Venenrekanalisationsmöglichkeiten zur Lösung des Problems
Beim ersten Kontakt mit einem Spezialisten und einem Vorschlag zur Durchführung einer Rekanalisation haben die Patienten Angst, weil sie nicht verstehen, was sie tun werden. Sie müssen wissen, dass die Venenrekanalisation nach einer Thrombose die Wiederherstellung der Gefäßdurchgängigkeit ist, die auf verschiedene Weise erreicht werden kann. Es gibt 3 Hauptmethoden zur Wiederherstellung der venösen Durchgängigkeit:
- Unabhängig oder natürlich.
- Konservativ oder medizinisch.
- Operativ oder chirurgisch.
Unter normalen Bedingungen ist die Bildung eines Blutgerinnsels eine Schutzreaktion des Körpers, die darauf abzielt, die Entstehung von Blutungen zu verhindern.
Unter bestimmten Bedingungen: Blutgerinnung, erhöhte Aktivität des Gerinnungssystems, erbliche Veranlagung, gestörter venöser Abfluss wird dieser Prozess pathologisch.
Der resultierende Thrombus kann das Lumen des Gefäßes teilweise oder vollständig blockieren, wenn es abgerissen wird, entwickelt sich eine Embolie, an der Sie sterben können. Wenn der Thrombus mit Bindegewebe überwuchert ist, löst er sich nicht von selbst auf.
Bei einer ausgewogenen Arbeit des Blutgerinnungssystems wird unmittelbar nach der Bildung eines Blutgerinnsels das fibrinolytische System gestartet. Seine Aktivität zielt auf die Desorganisation und Resorption eines Blutgerinnsels durch spezielle Substanzen ab. Eine solche Variante der Zerstörung eines Thrombus ist im Anfangsstadium möglich, während er eine lockere Struktur hat.
Die medizinische Rekanalisation wird ohne die Gefahr eines Blutgerinnsels oder eines teilweisen Verschlusses des Gefäßes durchgeführt, was nicht zum Verlust der Funktion eines lebenswichtigen Organs führen kann. Es gibt mehrere Gruppen von Medikamenten, die allein oder in Kombination verwendet werden.
Die Liste der Gruppen, die Hauptvertreter und ihre Wirkung sind in der Tabelle dargestellt.
| Drogengruppe | Name | Maßnahme ergriffen |
| Antikoagulanzien mit direkter und indirekter Wirkung | unfraktioniertes Heparin, niedermolekulares Heparin, Warfarin | Sie haben wenig Einfluss auf die Resorption eines bestehenden Thrombus, verhindern aber sein Wachstum und die Zunahme von Durchmesser und Länge. |
| Thrombozytenaggregationshemmer | Aspirin, Curantyl | Sie hemmen den Prozess der Aggregation von Blutplättchen, dh ihr Zusammenkleben |
| fibrinolytische Mittel | Streptokinase, Alteplase | Thrombus schnell auflösen |
| Angioprotektoren | Detralex, Venaros | Sie sind nicht an der Resorption eines Blutgerinnsels beteiligt, hemmen aber die Thrombusbildung |
In Situationen, in denen keine ernsthafte Lebensgefahr besteht, werden häufiger direkt wirkende Antikoagulanzien, Heparine, eingesetzt.
Die Dauer der Therapie mit ihnen beträgt ein Jahr oder mehr. Darüber hinaus werden Antispasmodika, Antioxidantien und Medikamente zur Verbesserung der Blutrheologie verschrieben.
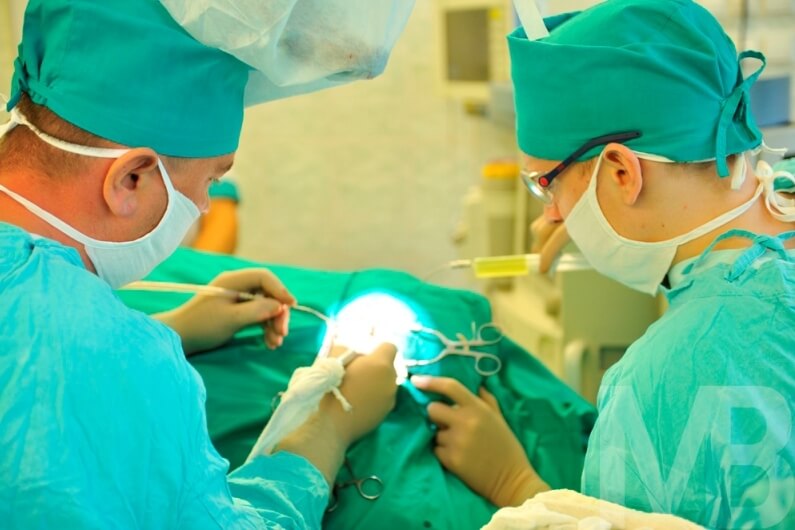
Was ist eine operative Venenrekanalisation? Chirurgische Methoden werden in Fällen eingesetzt, in denen es notwendig ist, das Problem schnell zu beseitigen, mit vollständigem Verschluss des Gefäßes, einem hohen Risiko einer Thrombustrennung und Embolie. Es werden mehrere Methoden verwendet:
- Thrombektomie - Entfernung eines Blutgerinnsels aus dem Lumen des Gefäßes.1946 wurde die erste erfolgreiche Operation dieser Art durchgeführt, und heute werden sie in allen großen chirurgischen Zentren der Welt durchgeführt;
- Rangieren - Erstellen von Umgehungsstraßen;
- Stenting - die Installation eines speziellen Stents (ein Gerät, das das Lumen des Gefäßes erweitert), das die normale Blutbewegung wiederherstellt.
Die Auswahl der Methode der chirurgischen Behandlung wird von einem Gefäßchirurgen auf der Grundlage der Ergebnisse zusätzlicher Forschungsmethoden durchgeführt. Der Ort des Thrombus, seine Prävalenz und der Zustand anderer Gefäße werden berücksichtigt.
Rekanalisation von Venen. Was ist klassifizierung.
Rekanalisation ist der Prozess der Wiederherstellung der Durchgängigkeit eines Gefäßes, dessen Lumen durch einen Thrombus verschlossen ist. Die Venenrekanalisation erfolgt auf drei Arten:
- natürlich;
- medizinisch;
- chirurgisch.
Die natürliche Rekanalisation ist ein physiologischer Vorgang. Es tritt unter dem Einfluss der aseptischen Fibrinolyse auf. Das Gerinnsel wird in fast der Hälfte der Fälle selbstständig eliminiert. Neben der Zerstörung eines Thrombus ist seine Revaskularisierung möglich: Er wächst in Mikrogefäße, Kollagenstrukturen. Es gibt eine Wiederherstellung der Durchgängigkeit des Gefäßes und eine Beschleunigung der Zerstörung des Gerinnsels. Im Stadium eines „losen“ Thrombus ist eine Selbstbeseitigung der Blockade möglich. Wenn es mit Bindegewebe überwuchert ist, ist eine Fibrinolyse schwierig.
Manchmal kommt der Körper jedoch mit der Auflösung eines Blutgerinnsels nicht zurecht: Blutgerinnung, erhöhte Gerinnungsaktivität, genetische Veranlagung, gestörte venöse Durchblutung erschweren diesen Prozess. Das entstehende Gerinnsel verstopft das Lumen des Gefäßes, kann eine Embolie verursachen – ein lebensbedrohlicher Zustand. In diesen Fällen ist eine medizinische Rekanalisation angezeigt.
Tiefe Venenthrombose der unteren Extremitäten
Das tiefe Venensystem der unteren Extremitäten spielt eine wichtige Rolle beim Abfluss von venösem Blut aus den unteren Extremitäten und sorgt normalerweise für einen Abfluss von 80–90 % des Blutes.
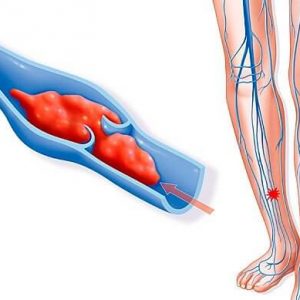
Wenn eine tiefe Venenthrombose in den unteren Extremitäten auftritt, wird der Abfluss des größten Teils des Blutes aus den unteren Extremitäten schwierig. Eine tiefe Venenthrombose ist ein Zustand, der als Folge der Bildung eines Blutgerinnsels im Lumen der Venen der unteren Extremitäten auftritt.
Dieser Zustand ist lebensbedrohlich aufgrund der Möglichkeit einer Thrombusablösung und deren Wanderung mit dem Blutfluss zur Pulmonalarterie, was in diesem Fall zum Auftreten einer Lungenembolie führt.
Eine tiefe Venenthrombose ist eine der Hauptursachen für Lungenembolien. Rund ein Drittel aller plötzlichen Todesfälle wiederum werden durch Lungenembolien verursacht.
Ursachen einer tiefen Venenthrombose
К возникновению тромбоза глубоких вен приводят различные причины, среди которых травмы конечностей, недавно перенесенные оперативные вмешательства, онкологические заболевания, химиотерапевтическое лечение, длительная иммобилизация и гиподинамия, гематологические заболевания, варикотромбофлебит поверхностных вен, прием гормональных контрацептивов, беременность и послеродовый период, ожирение, пожилой возраст usw.
Symptome einer Thrombose
Das klinische Bild ist direkt proportional zum Ausbreitungsgrad des thrombotischen Prozesses. Im Anfangsstadium der Thrombusbildung treten Schmerzen in der unteren Extremität, Schwellungen und Fieber auf.
Bei einer totalen Thrombose des tiefen Systems mit Übergang zu den Beckenvenen kann sich eine blaue Phlegmasie entwickeln, die eine Verletzung des Allgemeinzustands, hohe Temperatur, eine Veränderung der Hautfarbe zu einem violetten Farbton und eine Zunahme von charakterisiert den Umfang der Extremität mehrmals und ein ausgeprägtes Schmerzsyndrom.
Es gibt mehrere Stadien des thrombotischen Prozesses: das Stadium der Thrombusbildung, das Stadium der Organisation und das Stadium der Rekanalisierung. Am gefährlichsten ist eine Thrombose im Anfangsstadium, wenn die thrombotischen Massen noch nicht an der Venenwand fixiert sind. Während dieser Zeit besteht die höchste Wahrscheinlichkeit einer Thromboembolie.
Anschließend wird der Thrombus organisiert und an der Venenwand fixiert. In bestimmten Fällen kommt es zu einem schwimmenden Thrombus - einer frei „baumelnden“, nicht fixierten Spitze eines Thrombus, die eine Trennungsgefahr darstellt.
Nach Ablauf der Zeit erfolgt die Thrombus-Rekanalisation - die Resorption des Thrombus mit der Wiederherstellung des Venenlumens bis zu einem gewissen Grad. Aber leider sterben die Klappen, die den unidirektionalen Blutfluss regulieren, unwiderruflich ab, was zur Entwicklung des postthrombophlebitischen Syndroms führt.
Verfahren zur Behandlung tiefer Venenthrombosen
Die Behandlungsmethoden hängen vom Stadium der Erkrankung, dem Zustand der thrombotischen Massen und der Prävalenz des thrombotischen Prozesses ab. Die Behandlung erfolgt überwiegend konservativ, in Einzelfällen ist eine operative Therapie indiziert.
Je früher mit der Behandlung begonnen wird, desto günstiger ist die Prognose – das Thromboembolie-Risiko sinkt um ein Vielfaches, die weitere Ausbreitung des Thrombus hört auf, die Rekanalisation (Erholung) des Gefäßlumens tritt stärker ein und damit die Manifestationen der Postthrombophlebitie Syndrom werden für den Rest des Lebens minimiert.
https://www.youtube.com/watch?v=9R8tIqtxOPM
Wenn Beschwerden klinisch und mit Hilfe instrumenteller Forschungsmethoden auftreten, ist es möglich, eine korrekte Diagnose zu stellen und einen notwendigen Behandlungsverlauf vorzuschreiben und in einigen Fällen das Leben des Patienten zu retten.
Bei ACMD-Medox werden Sie von einem Gefäßchirurgen konsultiert, bei Bedarf werden Sie Ultraschalldiagnostik von Blutgefäßen (Duplex-Scanning von Blutgefäßen) und andere instrumentelle Untersuchungen durchführen.
Merken! Eine frühzeitige Überweisung an einen Gefäßchirurgen trägt zu einer effektiveren Behandlung und einer besseren Langzeitprognose bei.
Methoden zur Diagnose von Gefäßschäden
Sie greifen auf den Einsatz von Labor- und instrumentellen Diagnosemethoden zurück. Für die Laboranalyse wird venöses Blut verwendet, ein Koagulogramm oder ein Hämostasiogramm wird untersucht. Er spiegelt die Aktivität der Gerinnungs- und Antikoagulationssysteme wider. Bestimmen Sie den Fibrinogen-, Thrombin-, Prothrombin-, Prothrombinindex und die aktivierte partielle Thromboplastinzeit (APTT). Jeder dieser Indikatoren ist wichtig und diagnostisch wertvoll.
In der Routinepraxis werden nicht-invasive, also keine Integritätsverletzungen erfordernde Methoden der instrumentellen Diagnostik eingesetzt. Dies sind Ultraschall von Gefäßen mit Dopplerographie, Angiographie von Gefäßen mit Kontrastmittel, ggf. MRT mit Kontrastmittel.
Medizinische Rekanalisation
Besteht kein lebensbedrohlicher Zustand (Gefahr des Aufbrechens eines Blutgerinnsels oder eines bereits eingetretenen Verschlusses lebenswichtiger Gefäße), wird zunächst konservativ behandelt. Je nach Ort der Thrombusbildung wird ein Medikament ausgewählt.
Es kann sein:
Fibrinolytika. Die Medikamente dieser Gruppe (Alteplase, Streptokinase) werden intravenös verabreicht und tragen zur schnellen Zerstörung von Thrombosen bei, aber ihre Verwendung verursacht viele Nebenwirkungen. Die Notwendigkeit einer schnellen Thrombolyse tritt auf, wenn lebenswichtige Arterien blockiert sind (Herzinfarkt oder PE - Lungenembolie).
- Angioprotektoren. Sie nehmen fast nicht am Lyseprozess teil, verhindern aber eine weitere Thrombose. Dazu gehören Fonds wie Detralex und Aescusan.
- Thrombozytenaggregationshemmer. Mittel, die die Fähigkeit der Blutplättchen zur Aggregation (Zusammenkleben) verringern. Das bekannteste Medikament ist Aspirin, das in der Kardiologie zur Vorbeugung von thrombotischen Komplikationen eingesetzt wird. Und auch diese Gruppe umfasst Curantil, Thrombo-Ass, Tirofiban usw. (die Liste der Medikamente ist sehr lang).
- Antikoagulanzien. Medikamente, die eine aktive Blutverdünnung fördern. Die bekanntesten Vertreter dieser Gruppe sind Warfarin und Heparin.
Wenn jedoch kein lebensbedrohlicher Zustand vorliegt, ist der Rekanalisierungsprozess langsam und dauert etwa sechs Monate (manchmal länger).Zusätzlich werden den Patienten Vasodilatatoren und Medikamente verschrieben, die den Blutfluss verbessern.
Wenn die Krankheit rechtzeitig erkannt wurde, werden die Arterienwände in den meisten Fällen vollständig gereinigt und stellen ihren Ton wieder her, und an den Venen kann das Vorhandensein der Krankheit nach erfolgreicher Behandlung durch eine leicht erweiterte und leicht angezeigt werden verformter Bereich.
Prognose und Komplikationen
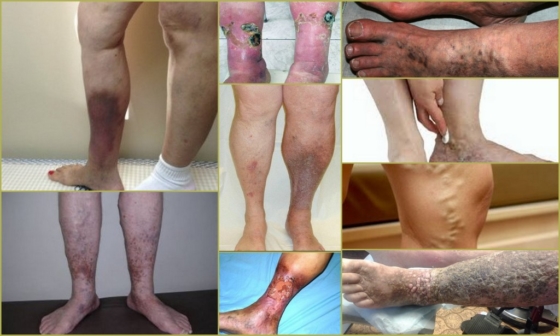
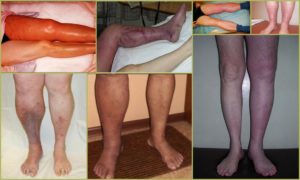
Die Prognose für postthrombophlebitische Venenläsionen ist relativ günstig, wenn der Patient die grundlegenden Empfehlungen des Arztes einhält - das Behandlungsprogramm nicht verletzt und die Grundregeln befolgt, um ein Wiederauftreten der Krankheit zu verhindern. Mit dieser Vorgehensweise erreichen Sie für lange Zeit einen unterstützenden Optimalzustand.
Bei Verstößen gegen die Regeln des Wellnessprogramms kommt es beim Patienten zu Komplikationen in Form von Durchblutungsstörungen der Gliedmaßen, die zu amputationspflichtigem Wundbrand führen können. Die zweite schwerwiegende Komplikation sind Herzinfarkte des Gehirns oder der inneren Organe, wenn ein Blutgerinnsel in den allgemeinen Blutkreislauf gelangt.
Behandlung und Symptome einer tiefen Venenthrombophlebitis der unteren Extremitäten
Die Bildung von Blutgerinnseln im Lumen der Venen ist ein ziemlich häufiges Phänomen und wird als akute tiefe Venenthrombose der unteren Extremitäten bezeichnet. Bei dieser Erkrankung entwickeln 27–35 % der Patienten eine arterielle Thromboembolie in der Lunge.
Eine Thrombophlebitis der Venen der unteren Extremitäten tritt bei gesunden Menschen relativ selten auf, und die Zahl der Erkrankungen nimmt von Jahr zu Jahr zu.
Daher ist die Entwicklung und Anwendung einer konservativen Behandlung der Erkrankung eine wichtige Aufgabe in der Gefäßchirurgie.
Thrombophlebitis tiefer Venen
Venenthromben treten aus verschiedenen Gründen auf und entwickeln sich mit einer normalen Epithelschicht an der Gefäßwand. Ihre Bildung beginnt in den Venen des Unterschenkels - an ihren Klappen, wo sich Blutgerinnungsfaktoren aufgrund des Wirbelblutflusses durch die Klappensegel und im Bereich der venösen Teilung ansammeln.
Blutplättchen provozieren eine frühe Thrombose, indem sie sich auf den Venenklappen und an Stellen mit beeinträchtigter Integrität der Epithelschicht absetzen.
Sie heften sich an das Endothel oder an die freiliegende Kollagenschicht an den Wänden der Venen. Das nachfolgende Ereignis ist die Aggregation von Blutplättchen, die Freisetzung von Thromboplastin aus Geweben und das Auftreten eines roten Thrombus.
Letzteres ist einziehbar, aseptisch lysierbar und besteht aus Fibrin, Erythrozyten und Blutplättchen.
Das Verhalten eines Thrombus wird zukünftig durch die Prozesse der Fibrinolyse und Gerinnung beeinflusst.
Die Wirkung von Fibrinolysin führt innerhalb von drei bis vier Tagen zur Lyse, der größte Teil des Thrombus wird zerstört, fragmentiert, verschoben und kann in die Lungenarterien wandern.
In Zukunft kann sich die Formation auflösen, ohne die Venenwand zu treffen, oder durch Bindegewebe ersetzt werden, wenn der Thrombus eine signifikante Größe hat und die Adhäsionsfläche an der Wand ziemlich lang ist.
Bei ausgedehnten Krampfadern setzt sich der Thrombus in den darüber liegenden Venen ab oder breitet sich auf die perforierenden Venen und tiefen Venen der betroffenen Oberfläche der unteren Extremität aus. Bei einer tiefen Venenthrombose breitet sich ein Thrombus auf die Oberschenkel- und Kniekehlenvenen aus, während der Blutabfluss aus ihnen die Thrombose in der aufsteigenden Linie stoppen kann.
Klinik der Krankheit
Die Symptome einer Thrombophlebitis der tiefen Venen der unteren Extremitäten hängen von der Lokalisation des Thrombus und dem Grad seiner Ausbreitung sowie von Veränderungen der venösen Durchgängigkeit (Obstruktion oder Stenose des Lumens) und dem Auftreten von Kollateralen ab. Klinische Manifestationen sind vielseitig - vom asymptomatischen Krankheitsverlauf bis zu starken Schmerzen und ausgedehnten Ödemen, manchmal endet es mit Gangrän der Extremitäten.
Asymptomatischer Fluss ist typisch für den Fall, dass der venöse Abfluss ohne Hindernisse erfolgt, während die Situation schwer zu erkennen ist und die Indikatoren nur für eine Extremität charakteristisch sind.Manchmal ist das erste auffällige Zeichen nur eine arterielle Thromboembolie in der Lunge. Manifestationen der Krankheit treten vorübergehend auf - innerhalb von zwei bis drei Stunden bis zwei Tagen nach dem Auftreten eines Blutgerinnsels:
- Sprunggelenk, Fuß, Schwellung des distalen Beins;
- Schmerzen werden bei leichtem Druck auf die Muskeln des Unterschenkels empfunden;
- es gibt Schmerzen in der Wade, wenn der Fuß in die hintere Position gebeugt wird und sich in Ruhe beruhigt;
- an der Stelle der Läsion wird der Unterschenkel aufgrund von Entzündungen und erhöhtem Blutfluss heiß;
- erweiterte oberflächliche Venen werden beobachtet;
- Es gibt einen Größenunterschied zwischen dem betroffenen und dem normalen Glied am Umfang.