Diagnóstico
La enfermedad postrombótica de las extremidades inferiores se detecta sobre la base de un examen externo realizado por un médico, utilizando métodos de examen instrumentales y datos de anamnesis. En este último caso, se entrevista al paciente y se estudia la historia de la enfermedad anterior; si el paciente fue tratado por trombosis, la probabilidad de PTFS es muy alta.
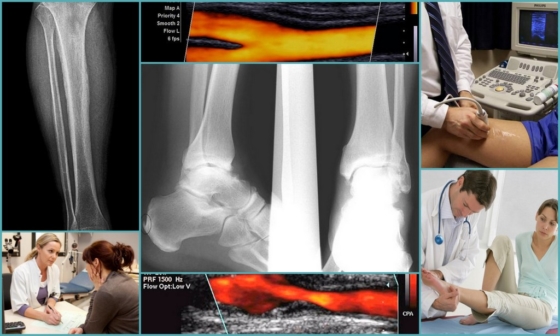
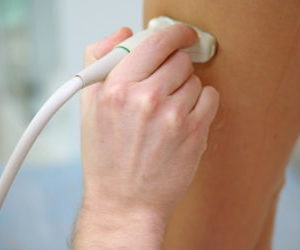
Con la ayuda de la exploración dúplex, se revelan el estado de la pared venosa, la velocidad del flujo sanguíneo, la evacuación de la sangre y su salida de las extremidades. Además, el ultrasonido, al pasar por tejidos duros y blandos, proporciona información sobre la presencia o ausencia de coágulos de sangre.
Como complemento al diagnóstico de PTFS, se puede prescribir al paciente una radiografía con el uso de un agente de contraste. Después de confirmar la enfermedad, se prescribe el tratamiento adecuado.
Etiología y patogenia
La enfermedad postrombótica se desarrolla después de una trombosis, ya que las venas ya no pueden recuperarse por completo y hay consecuencias irreversibles que provocan el desarrollo de la patología. Como resultado, el vaso se deforma, las válvulas venosas se dañan, su función se reduce o se pierde por completo.
Las razones principales para el desarrollo de PTFS no se pueden describir punto por punto, ya que una violación persistente conduce a la formación del síndrome post-tromboflebítico: trombosis de un vaso venoso. Esta enfermedad provoca el bloqueo de la luz de la vena y la alteración del flujo sanguíneo. En el contexto del tratamiento, después de unos días, el trombo comienza a disolverse gradualmente y el vaso dañado se llena nuevamente de sangre.
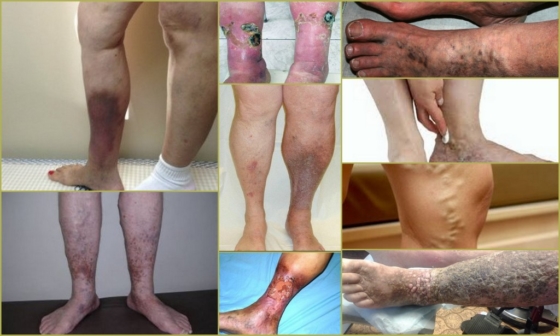
Pero en esta etapa, hay una característica: después de la restauración, la vena ya no puede realizar sus funciones por completo: está deformada, sus paredes no son tan lisas y el aparato valvular no funciona bien. Todo esto conduce a la congestión y al desarrollo de una presión insuficiente en el sistema venoso de las extremidades. La sangre no se descarga a través de las venas perforantes de los vasos profundos a los superficiales; por lo tanto, el síndrome post-tromboflebítico captura todos los vasos de la extremidad inferior.
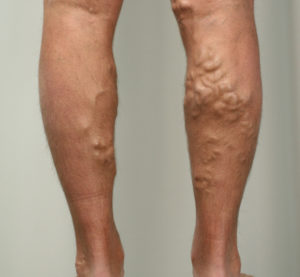
Con el tiempo, hay una expansión de las venas subcutáneas e internas, una caída de la presión por compresión, una ralentización del flujo sanguíneo y la aparición de nuevos coágulos. Como resultado, la enfermedad adquiere un curso crónico, hay signos y síntomas constantes que perturban al paciente.
Trombosis y trombólisis
Este proceso se puede dividir en varias etapas:
- se forma un trombo en la pared vascular dañada para evitar la pérdida de sangre, bloqueando parcial o completamente la luz del vaso (el tamaño del coágulo depende de la naturaleza del daño);
- el flujo sanguíneo bloqueado parcial o completamente reduce la carga en el vaso y permite restaurar completamente los tejidos dañados;
- después de la curación del área dañada, se activa el mecanismo de trombólisis, que es necesario para restaurar la permeabilidad vascular;
- bajo la acción de enzimas anticoagulantes, el coágulo de sangre se disuelve y se restablece el flujo sanguíneo normal.
Estos mecanismos son típicos de una persona sana cuando recibe una lesión, pero a veces esto también es posible en las etapas iniciales de la trombosis. La trombólisis natural en la trombosis puede ocurrir con un cambio en la dieta (inclusión en el menú de productos que promueven el adelgazamiento de la sangre), pero solo si la formación tiene una estructura sanguínea suelta.
Pero en la mayoría de los pacientes, las formaciones que estrechan la luz vascular consisten no solo en plaquetas, sino que también se les adhieren depósitos ateroscleróticos y se depositan hilos fibrinosos sobre ellos. El cuerpo ya no puede destruir una estructura tan densa por sí solo, y se usan medicamentos para esto.
recanalización quirúrgica
Se realizan los siguientes tipos de recanalización quirúrgica:
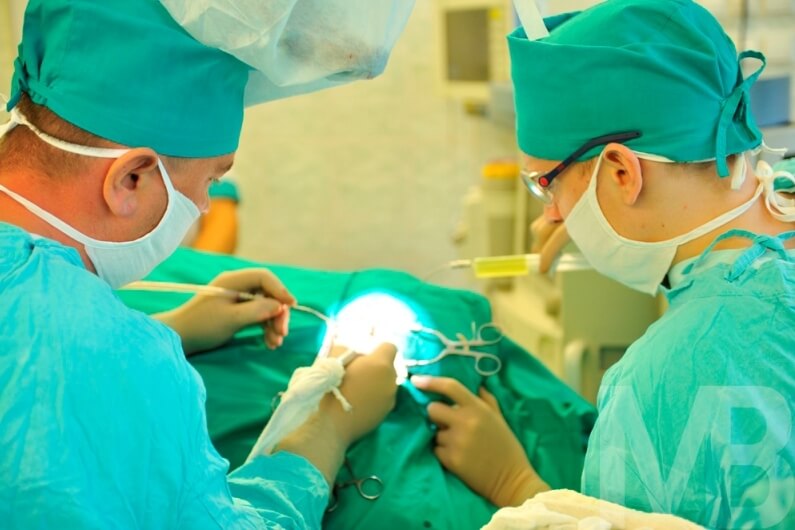
- La eliminación de un trombo se realiza de forma mínimamente invasiva, se utilizan métodos de terapia endovascular. Bajo anestesia local, se hace una incisión, se inserta un catéter en el vaso dañado y, bajo la supervisión del médico que opera, se lleva al sitio del trombo. A continuación, el coágulo se captura y se extrae de la vena.
- El bypass se utiliza cuando no se puede eliminar el coágulo. Se forma una vía de derivación del flujo sanguíneo. El material son sus propios vasos: venas extraídas para cirugía plástica o análogos sintéticos.
- La ligadura implica la imposición de una ligadura por encima y por debajo del sitio del coágulo, el flujo de sangre se redistribuye a través de pequeñas arterias y venas.
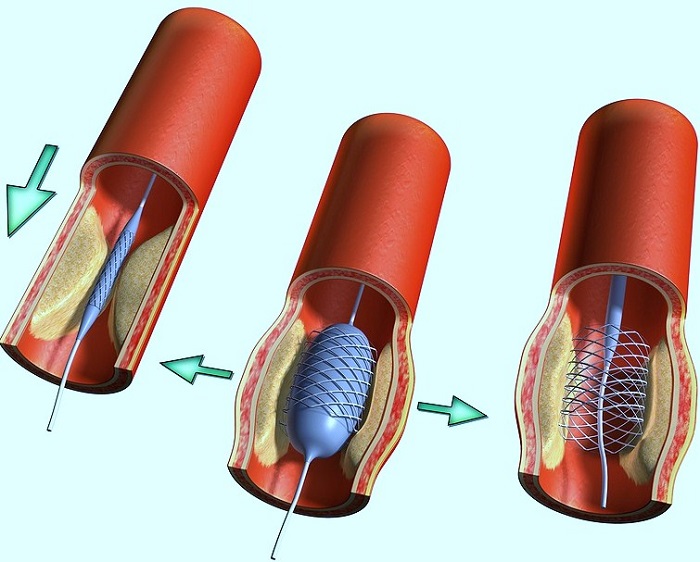
- La colocación de stent es la inserción de un globo que expande el vaso. Mejora la circulación sanguínea y disminuye la agregación de plaquetas en la pared afectada, pero tal operación es aconsejable solo con la formación gradual de trombos.
No siempre la operación se realiza para restablecer el flujo sanguíneo. Se realiza la recanalización de la vena umbilical para facilitar el acceso al hígado y la vesícula biliar en caso de patología de los mismos. Las soluciones de infusión se introducen a través del catéter; en caso de daño purulento a los órganos, los agentes antibacterianos se administran al foco.
La recanalización de trombos suele ser un proceso largo que requiere la atención no solo de los médicos, sino también de los pacientes. Para lograr el mejor resultado, así como para prevenir una mayor trombosis, el paciente debe reconsiderar el estilo de vida, la dieta y consultar a un médico de manera oportuna ante los primeros síntomas de la enfermedad. Los avances en la medicina moderna pueden aumentar significativamente la probabilidad de una recuperación completa.
Vitaminas y nutrición para fortalecer las paredes de los vasos sanguíneos
¿Ha luchado con HIPERTENSIÓN durante muchos años sin éxito?
Director del Instituto: “Te asombrará lo fácil que es curar la hipertensión tomándola todos los días…
Además, es útil comer cereales de varios cereales: avena, trigo sarraceno, maíz y arroz. Sería mejor sustituir la pasta por cereales.
¿Cómo fortalecer las paredes de los vasos sanguíneos? Para ello, también es útil comer legumbres como guisantes, habas, lentejas, soja. La soya es justamente un producto indispensable para tener paredes sanas, ya que contiene todos los minerales y compuestos que requiere el organismo que ayudan a eliminar el colesterol del organismo.
También hay vitaminas para fortalecer las paredes de los vasos sanguíneos. Es muy importante la vitamina P, que el cuerpo absorbe de manera extremadamente efectiva en combinación con la vitamina C. La vitamina 3 reduce la fragilidad y restaura la elasticidad de las paredes. Es por ello que los alimentos ricos en este compuesto de vitaminas deben estar presentes en la dieta diaria.
Los productos vegetales particularmente valiosos para fortalecer las paredes de los vasos sanguíneos son las cebollas, el ajo y la berenjena. Alivian los vasos del exceso de depósitos de grasa y liberan las paredes de la fragilidad. Aún son efectivos los principios activos que están presentes en la composición de los pepinos.
En cuanto a las frutas, el pomelo es el líder entre los cítricos, entre las bayas cabe destacar las grosellas rojas y negras, así como la aronia. Si es imposible comer frutas y verduras frescas, es mejor incluir té verde, decocciones de chokeberry y escaramujos en su dieta.
Para fortalecer, se recomienda endurecer con una ducha de contraste. La diferencia de temperatura y la presión del agua en las paredes del recipiente entrenan bien el sistema cardiovascular y desarrollan una respuesta normal a los cambios climáticos, estacionales y meteorológicos. Además, los procedimientos con agua tienen un efecto positivo en el sistema nervioso. También hay medicamentos que fortalecen las paredes de los vasos sanguíneos.
Vea la continuación de este artículo aquí: fortalecimiento de los vasos sanguíneos parte 2
Recanalización de las trompas de Falopio y la vena umbilical
La recanalización de las trompas de Falopio es la restauración de su permeabilidad mediante la eliminación de adherencias de tejido conectivo en su luz.
Este es un obstáculo mecánico que a menudo causa la infertilidad femenina.
El proceso es asintomático, se desarrolla después de procesos infecciosos, abortos, uso prolongado de espirales.
Tal manipulación puede llevarse a cabo de forma ambulatoria. Se inserta un catéter y, bajo el control de cámaras, se disecan las adherencias.
A través de la vena umbilical restaurada, es posible administrar soluciones de infusión durante un tiempo prolongado durante las operaciones en el hígado y el tracto biliar.
En enfermedades purulentas, abscesos, se administran soluciones antibióticas.
La técnica está contraindicada en procesos inflamatorios locales, tumores renales que comprimen la vena porta.
Definición de opciones de recanalización de venas para solucionar el problema
En el primer contacto con un especialista, y una propuesta para realizar la recanalización, los pacientes se asustan por la falta de comprensión de lo que van a hacer. Debe saber que la recanalización de la vena después de la trombosis es la restauración de la permeabilidad vascular, que se puede lograr de varias maneras. Hay 3 métodos principales para restaurar la permeabilidad venosa:
- Independiente, o natural.
- Conservador, o medicinal.
- Operativa o quirúrgica.
En condiciones normales, la formación de un coágulo de sangre es una reacción protectora del cuerpo, cuyo objetivo es prevenir el desarrollo de hemorragias.
Bajo ciertas condiciones: coagulación de la sangre, aumento de la actividad del sistema de coagulación, predisposición hereditaria, flujo venoso deteriorado, este proceso se vuelve patológico.
El trombo resultante puede bloquear parcial o completamente la luz del vaso, cuando se arranca, se desarrolla una embolia, a partir de la cual puede morir. Si el trombo está cubierto de tejido conectivo, entonces no se resolverá por sí solo.
Con un trabajo equilibrado del sistema de coagulación de la sangre, inmediatamente después de la formación de un coágulo de sangre, se inicia el sistema fibrinolítico. Su actividad está dirigida a la desorganización y reabsorción de un coágulo de sangre debido a sustancias especiales. Tal variante de la destrucción de un trombo es posible en las etapas iniciales, mientras tiene una estructura suelta.
La recanalización médica se lleva a cabo en ausencia de una amenaza de coágulo de sangre o bloqueo parcial del vaso, que no puede conducir a la pérdida de la función de un órgano vital. Hay varios grupos de medicamentos que se usan solos o en combinación.
La lista de grupos, los principales representantes y el efecto que tienen se presentan en la tabla.
| grupo de drogas | Nombre | Acción tomada |
| Anticoagulantes de acción directa e indirecta | heparina no fraccionada, heparina de bajo peso molecular, warfarina | Tienen poco efecto sobre la reabsorción de un trombo existente, pero evitan su crecimiento y aumento de diámetro y longitud. |
| Agentes antiplaquetarios | aspirina, curantilo | Inhiben el proceso de agregación plaquetaria, es decir, pegándolas entre sí. |
| agentes fibrinolíticos | Estreptoquinasa, Alteplasa | Disuelva el trombo rápidamente |
| angioprotectores | Detralex, Venarus | No participan en la reabsorción de un coágulo de sangre, pero inhiben la formación de trombos. |
En situaciones en las que no existe un peligro grave para la vida, los anticoagulantes de acción directa, las heparinas, se utilizan con mayor frecuencia.
La duración de la terapia con ellos alcanza un año o más. Además, se prescriben antiespasmódicos, antioxidantes, medicamentos que mejoran la reología sanguínea.
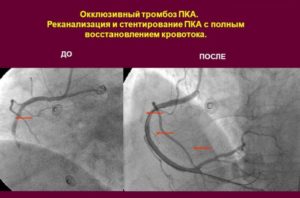
¿Qué es la recanalización quirúrgica de venas? Los métodos quirúrgicos se utilizan en los casos en que es necesario eliminar rápidamente el problema, con oclusión completa del vaso, alto riesgo de separación de trombos y embolia. Se utilizan varios métodos:
- trombectomía - extracción de un coágulo de sangre de la luz del vaso.En 1946 se realizó con éxito la primera operación de este tipo, y hoy en día se realizan en todos los principales centros quirúrgicos del mundo;
- maniobras: creación de rutas de derivación;
- colocación de stent: la instalación de un stent especial (un dispositivo que expande la luz del vaso), que restaura el movimiento normal de la sangre.
La selección del método de tratamiento quirúrgico la realiza un cirujano vascular en función de los resultados de métodos de investigación adicionales. Se tiene en cuenta la ubicación del trombo, su prevalencia, el estado de otros vasos.
Recanalización de venas. Que es clasificación.
La recanalización es el proceso de restauración de la permeabilidad de un vaso cuya luz está cerrada por un trombo. La recanalización de venas ocurre de una de tres maneras:
- natural;
- médico;
- quirúrgico.
La recanalización natural es un proceso fisiológico. Ocurre bajo la influencia de la fibrinólisis aséptica. El coágulo se elimina de forma independiente en casi la mitad de los casos. Además de la destrucción de un trombo, es posible su revascularización: crece en microvasos, estructuras de colágeno. Hay una restauración de la permeabilidad del vaso y una aceleración de la destrucción del coágulo. La autoeliminación del bloqueo es posible en la etapa de un trombo "suelto". Cuando está cubierto de tejido conjuntivo, la fibrinólisis es difícil.
Sin embargo, a veces el cuerpo no puede hacer frente a la disolución de un coágulo de sangre: la coagulación de la sangre, el aumento de la actividad de coagulación, la predisposición genética, la circulación venosa deteriorada dificultan este proceso. El coágulo resultante bloquea la luz del vaso y puede causar una embolia, una afección potencialmente mortal. En estos casos está indicada la recanalización médica.
Trombosis venosa profunda de las extremidades inferiores
El sistema venoso profundo de las extremidades inferiores juega un papel importante en la salida de sangre venosa de las extremidades inferiores, proporcionando normalmente una salida del 80-90% de la sangre.
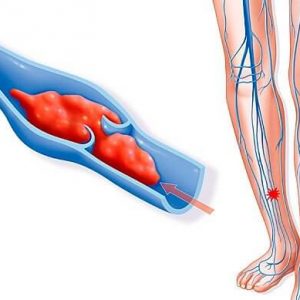
Cuando se produce una trombosis venosa profunda en las extremidades inferiores, se dificulta la salida de la mayor parte de la sangre de las extremidades inferiores. La trombosis venosa profunda es una condición que ocurre como resultado de la formación de un coágulo de sangre en la luz de las venas de las extremidades inferiores.
Esta condición es potencialmente mortal, debido a la posibilidad de un desprendimiento del trombo y su migración con el flujo de sangre a la arteria pulmonar, lo que en este caso conduce a la aparición de una embolia pulmonar.
La trombosis venosa profunda es una de las principales causas de embolismo pulmonar. A su vez, aproximadamente un tercio de todas las muertes súbitas son causadas por embolismo pulmonar.
Causas de la trombosis venosa profunda
Varias causas conducen a la aparición de trombosis venosa profunda, incluyendo trauma en las extremidades, intervenciones quirúrgicas recientes, enfermedades oncológicas, tratamiento de quimioterapia, inmovilización prolongada e inactividad física, enfermedades hematológicas, varicotromboflebitis superficial, anticonceptivos hormonales, embarazo y puerperio, obesidad, vejez y etc
Síntomas de la trombosis
El cuadro clínico es directamente proporcional al grado de propagación del proceso trombótico. En la etapa inicial de formación de trombos, se presenta dolor en el miembro inferior, hinchazón y fiebre.
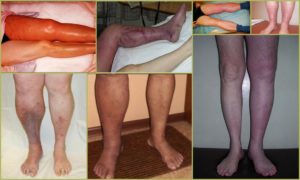
En los casos de trombosis total del sistema profundo con la transición a las venas ilíacas, se puede desarrollar flegmasia azul, que caracteriza una violación del estado general, temperatura alta, un cambio en el color de la piel a un tono púrpura, un aumento en la circunferencia de la extremidad varias veces y un síndrome de dolor pronunciado.
Hay varias etapas del proceso trombótico: la etapa de formación de trombos, la etapa de organización y la etapa de recanalización. La trombosis es más peligrosa en la etapa inicial, cuando las masas trombóticas aún no están fijadas a la pared de la vena. Durante este período, la mayor probabilidad de tromboembolismo.
Posteriormente, el trombo se organiza y fija a la pared de la vena. En ciertos casos, se produce un trombo flotante: una parte superior de un trombo que "cuelga" libremente y no está fijada, lo que representa una amenaza de separación.
Después de la expiración del tiempo, se produce la recanalización del trombo: la reabsorción del trombo con la restauración de la luz de la vena en un grado u otro. Pero, desafortunadamente, las válvulas que regulan el flujo sanguíneo unidireccional mueren irrevocablemente, lo que conduce al desarrollo del síndrome post-tromboflebítico.
Métodos para el tratamiento de la trombosis venosa profunda.
Los métodos de tratamiento dependen de la etapa de la enfermedad, el estado de las masas trombóticas y la prevalencia del proceso trombótico. El tratamiento es predominantemente conservador, en algunos casos está indicado el tratamiento quirúrgico.
Cuanto antes se inicie el tratamiento, más favorable será el pronóstico: el riesgo de tromboembolismo se reduce considerablemente, se detiene una mayor propagación del trombo, se produce una recanalización (recuperación) de la luz del vaso en mayor medida y, por lo tanto, las manifestaciones de post-tromboflebítico síndrome se minimizan por el resto de la vida.
https://www.youtube.com/watch?v=9R8tIqtxOPM
Si hay quejas clínicas y con la ayuda de métodos de investigación instrumental, es posible hacer un diagnóstico correcto y prescribir un curso de tratamiento necesario y, en algunos casos, salvar la vida del paciente.
En ACMD-Medox, un cirujano vascular lo consultará, si es necesario, se le realizarán diagnósticos de ultrasonido de los vasos sanguíneos (escaneo dúplex de los vasos sanguíneos) y otros estudios instrumentales.
¡Recordar! La derivación temprana a un cirujano vascular contribuye a un tratamiento más efectivo y a un mejor pronóstico a largo plazo.
Métodos para diagnosticar el daño vascular.
Recurren al uso de métodos de diagnóstico instrumentales y de laboratorio. Para el análisis de laboratorio, se usa sangre venosa, se examina un coagulograma o un hemostasiograma. Refleja la actividad de los sistemas de coagulación y anticoagulación. Determinar el nivel de fibrinógeno, trombina, protrombina, índice de protrombina y tiempo de tromboplastina parcial activada (TTPA). Cada uno de estos indicadores es importante y valioso para el diagnóstico.
En la práctica habitual, se utilizan métodos de diagnóstico instrumental no invasivos, es decir, que no requieren violaciones de integridad. Estos son ultrasonido de vasos con dopplerografía, angiografía de vasos con un agente de contraste, si es necesario, resonancia magnética con contraste.
Recanalización médica
Si no existe una afección que ponga en peligro la vida (el riesgo de que se rompa un coágulo de sangre o que ya se haya producido una obstrucción de los vasos vitales), se aplica primero un tratamiento conservador. Dependiendo del sitio de formación del trombo, se selecciona un fármaco.
Puede ser:
fibrinolíticos. Los medicamentos de este grupo (Alteplase, Streptokinase) se administran por vía intravenosa y contribuyen a la rápida destrucción de la trombosis, pero su uso provoca muchas reacciones adversas. La necesidad de una trombólisis rápida aparece cuando las arterias vitales están bloqueadas (ataque cardíaco o EP - embolia pulmonar).
- angioprotectores. Casi no participan en el proceso de lisis, pero previenen una mayor trombosis. Estos incluyen fondos como Detralex y Aescusan.
- Agentes antiplaquetarios. Medios que reducen la capacidad de las plaquetas para agregarse (pegarse). El fármaco más famoso es la aspirina, que se utiliza en cardiología para prevenir complicaciones trombóticas. Y también este grupo incluye Curantil, Thrombo-Ass, Tirofiban, etc. (la lista de medicamentos es muy grande).
- Anticoagulantes. Medicamentos que promueven el adelgazamiento activo de la sangre. Los representantes más famosos de este grupo son la warfarina y la heparina.
Pero si no hay una condición que ponga en peligro la vida, el proceso de recanalización es lento y toma alrededor de seis meses (a veces más).Además, a los pacientes se les recetan medicamentos vasodilatadores y medicamentos que mejoran el flujo sanguíneo.
En la mayoría de los casos, si la enfermedad se detectó de manera oportuna, las paredes de la arteria se limpian por completo y restauran su tono, y en las venas, la presencia de la enfermedad después del tratamiento exitoso puede indicarse con una ligera expansión y un poco zona deformada.
Pronóstico y complicaciones
El pronóstico para las lesiones venosas postromboflebíticas es relativamente favorable en los casos en que el paciente cumple con las recomendaciones básicas del médico: no viola el programa de tratamiento y sigue las reglas básicas para prevenir la recurrencia de la enfermedad. Con este enfoque, puede lograr un estado óptimo de apoyo durante mucho tiempo.
Si se violan las reglas del programa de bienestar, el paciente experimenta complicaciones en forma de trastornos circulatorios en las extremidades, lo que puede provocar gangrena que requiera amputación. La segunda complicación grave son los ataques cardíacos del cerebro o de los órganos internos cuando un coágulo de sangre ingresa al torrente sanguíneo general.
Tratamiento y síntomas de la tromboflebitis venosa profunda de las extremidades inferiores
La formación de coágulos de sangre en la luz de las venas es un fenómeno bastante común y se denomina trombosis venosa profunda aguda de las extremidades inferiores. En esta enfermedad, 27 a 35% de los pacientes desarrollan tromboembolismo arterial en los pulmones.
La tromboflebitis de las venas de las extremidades inferiores ocurre relativamente raramente en personas sanas, y la cantidad de enfermedades aumenta cada año.
Por tanto, el desarrollo y aplicación del tratamiento conservador de la enfermedad es una tarea importante en la cirugía vascular.
Tromboflebitis de venas profundas
Los trombos venosos ocurren por varias razones y se desarrollan con una capa epitelial normal en la pared del vaso. Su formación comienza en las venas de la parte inferior de la pierna, en sus válvulas, donde los factores de coagulación de la sangre se acumulan debido al flujo de sangre en vórtice a través de las valvas de las válvulas y en el área de división venosa.
Las plaquetas provocan una trombosis temprana al depositarse en las válvulas de las venas y en puntos con integridad alterada de la capa epitelial.
Se adhieren al endotelio oa la capa de colágeno expuesta en las paredes de las venas. El evento posterior es la agregación plaquetaria, la liberación de tromboplastina de los tejidos y la aparición de un trombo rojo.
Este último es retráctil, capaz de lisis aséptica y consta de fibrina, eritrocitos y plaquetas.
En el futuro, el comportamiento de un trombo está influenciado por los procesos de fibrinólisis y coagulación.
La acción de la fibrinolisina conduce a la lisis en tres o cuatro días, la mayor parte del trombo se destruye, fragmenta, desplaza y puede trasladarse a las arterias pulmonares.
En el futuro, la formación puede resolverse sin golpear la pared venosa o ser reemplazada por tejido conectivo si el trombo es de un tamaño importante y el área de adhesión a la pared es bastante larga.
Con venas varicosas extensas, el trombo se asienta en las venas suprayacentes o se extiende a las venas perforantes y venas profundas de la superficie afectada de la extremidad inferior. La trombosis venosa profunda implica la propagación de un trombo a las venas femoral y poplítea, mientras que la descarga de sangre de ellas puede detener la trombosis en la línea ascendente.
clinica de la enfermedad
Los síntomas de tromboflebitis de las venas profundas de las extremidades inferiores dependen de la ubicación del trombo y el grado de su diseminación y cambios en la permeabilidad venosa (obstrucción o estenosis de la luz), la aparición de colaterales. Las manifestaciones clínicas son versátiles: desde el curso asintomático de la enfermedad hasta el dolor intenso y el edema extenso, a veces termina con gangrena de las extremidades.
El flujo asintomático es típico para el caso en que la salida venosa ocurre sin obstáculos, mientras que la situación es difícil de reconocer y los indicadores son característicos de una sola extremidad.A veces, el primer signo perceptible es solo tromboembolismo arterial en los pulmones. Las manifestaciones de la enfermedad ocurren de forma transitoria, dentro de dos o tres horas o dos días desde la aparición de un coágulo de sangre:
- tobillo, pie, pierna distal hinchada;
- el dolor se siente con una ligera presión sobre los músculos de la parte inferior de la pierna;
- hay dolores en la pantorrilla cuando el pie se dobla hacia atrás y se calma en reposo;
- en el sitio de la lesión, la parte inferior de la pierna se calienta debido a la inflamación y al aumento del flujo sanguíneo;
- se observan venas superficiales dilatadas;
- hay una diferencia de tamaño alrededor de la circunferencia entre la extremidad afectada y la normal.